
Arthrogrypose Multiple Congénitale : maladie ou syndrome ?
- Arthrogrypose : vient du grec et signifie articulations tordues
- Multiple : au moins deux types d’articulations différentes sont concernées (pied et genoux, ou pied et main, mais pas seulement 2 pieds bots)
- Congénitale : présent dès la naissance (et même avant)
Il s’agit plus d’un syndrome (symptômes) que d’une maladie : on observateur expérimenté peut supputer une AMC. Vous voyez un bébé atteint de déformations sur différentes articulations : vous pouvez supputer une Arthrogrypose Multiple Congénitale. Le syndrome est nommé, mais il reste à diagnostiquer la maladie sous-jacente.
Certains articles anciens évoquent 300 maladies/anomalies pouvant causer un syndrome d’AMC, plus ou moins sévère. Une des difficultés de l’Arthrogrypose est de discerner les aspects communs à la plupart des maladies et ceux spécifiques à certaines maladies. On parle aussi parfois d’arthrogryposes (au pluriel) pour insister sur la multiplicité des pathologies.
La très grande majorité des arthrogryposes n’est pas accompagnée d’ handicap cognitif ou comportemental. Au contraire, les enfants atteints sont plutôt décrits d’une intelligence supérieure à la moyenne, peut-être parce que le handicap physique leur fait rediriger leur énergie vers le développement intellectuel et relationnel. Ils ont en général une volonté très affirmée, qui les aide à surmonter ou contourner les obstacles de la vie.
Face aux nombreuses maladies et l’hétérogénéité des atteintes, chaque personne est un cas particulier. Notre site donne des informations générales, illustrées par des cas particuliers, parfois subjectives. Interrogez-vous si elles concernent bien votre atteinte personnelle. Consultez les professionnels du Centre de référence arthrogrypose de Grenoble.
Le film d’explication qui suit a été réalisé par nos amis canadiens (et doublé en Français); il explique de façon simple et imagée les différents aspects de l’arthrogryspose et la vie avec. Il est tout à fait accessible à un jeune public mais est utile même aux adultes.
La maladie
Qu’est-ce que le syndrome d’immobilité fœtale ?
Le développement du fœtus est lié aux mouvements qu’il réalise. Il y a un cercle vertueux du mouvement qui développe le mouvement :
- la stimulation provoque le développement de la plaque nerveuse
- la stimulation nerveuse provoque la contraction musculaire
- la contraction musculaire provoque la formation des cartilages et le développement des cavités articulaires.
En cas d’immobilité fœtale, ce cercle vertueux se transforme en cercle vicieux et tourne à l’envers : moins de mouvement entraîne moins de mouvement : une baisse de mobilité entraîne moins de développement musculaire, moins de développement articulaire, moins de développement nerveux, que la cause initiale soit nerveuse, musculaire ou articulaire ou autre.
Une illustration de ce cercle vicieux est le cas des personnes dont un membre est immobilisé à cause d’une fracture : lors du retrait du plâtre, la personne retrouve une articulation toute ankylosée et des muscles affaiblis, nécessitant une période de rééducation.
Dans le cas des arthrogryposes (amyoplasies), on estime que la baisse de la mobilité a généralement lieu dès le 2ème mois de grossesse.
En termes médicaux, on parle d’akinésie / hypokinésie fœtale pour indiquer qu’il n’y a pas / peu de mouvement du fœtus.
Comment se classifient les arthrogryposes ?
Classification en trois groupes
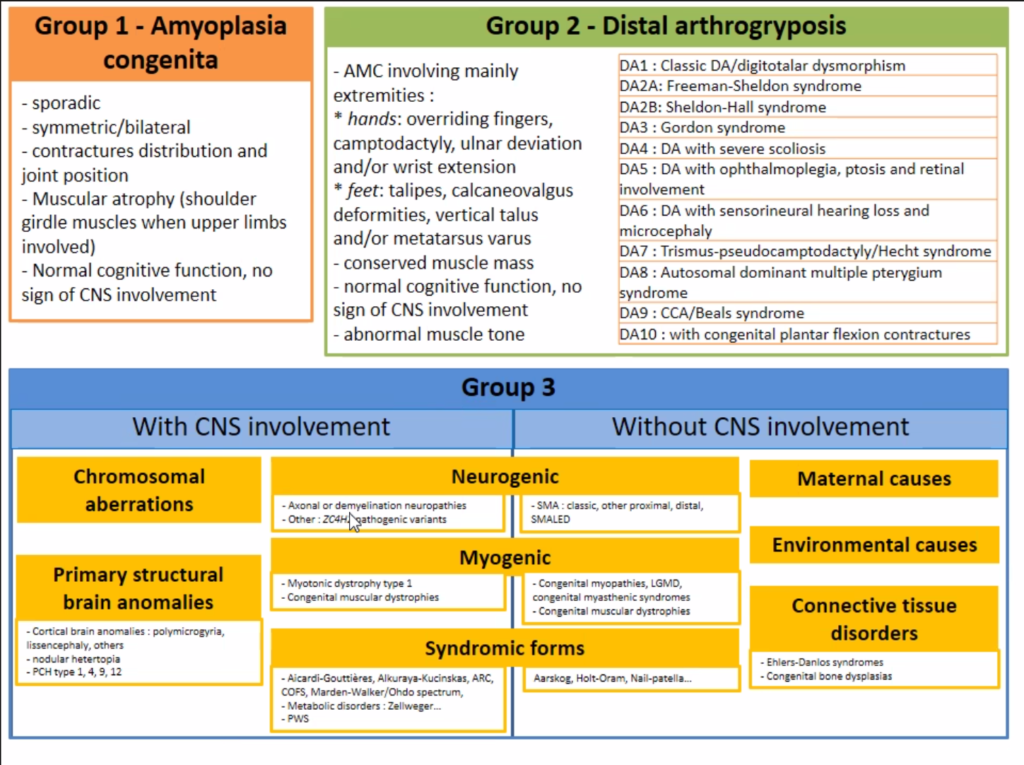
Face à une maladie multiforme, les médecins essaient d’identifier des groupes de malades homogènes afin de pouvoir généraliser leurs études et conclusions. Au cours des décennies, la classification a évolué vers une classification en 3 groupes :
Les amyoplasies forment un premier groupe relativement homogène, se traduisant par l’absence de développement de certains muscles, remplacés par un amalgame désorganisé. Cependant, les atteintes aux membres supérieurs et/ou inférieurs peuvent varier fortement. Le tronc n’est pas concerné. Cette forme étant majoritaire, elle est parfois désignée abusivement comme l’AMC.
Les amyoplasies ont des tableaux cliniques typiques, qui fait que les professionnels peuvent les diagnostiquer à l’auscultation. Une IRM permet de constater la déficience du développement de certains muscles et confirmer le diagnostic.
Outre l’absence de développement de certains muscles, les muscles existants ont une moindre performance, ce qui peut être une source de fatigue supplémentaire.
L’origine serait probablement musculaire.
Les formes distales composent un deuxième groupe. La définition dans le dictionnaire est : « distale » : Se dit de la partie d’un organe, ou d’un membre, qui est la plus éloignée d’un organe de référence ou du tronc.
Les atteintes et déformations impactent principalement les articulations extrêmes (doigts, poignets… ). Cependant, d’autres articulations « moins distales » peuvent aussi être concernées, mais la dominance reste distale. Ces forment distales sont ventilées dans une dizaine de sous-types.
Un certain nombre ont un gène associé identifié. Un test génétique permet de confirmer le diagnostic.
Pour la plupart des formes distales, contrairement au précédent groupe, les personnes atteintes souffrent d’un excès de tension de certains muscles, qui ne se relâchent que très lentement. Cette tension excessive entraîne sur le long terme, fatigue et douleurs, qu’il faut traiter par des moyens de relaxation.
Le 3ème groupe reçoit toutes les autres arthrogryposes plus rares.
Un certain nombre ont un gène associé identifié. Un test génétique permet de confirmer le diagnostic dans ce cas.
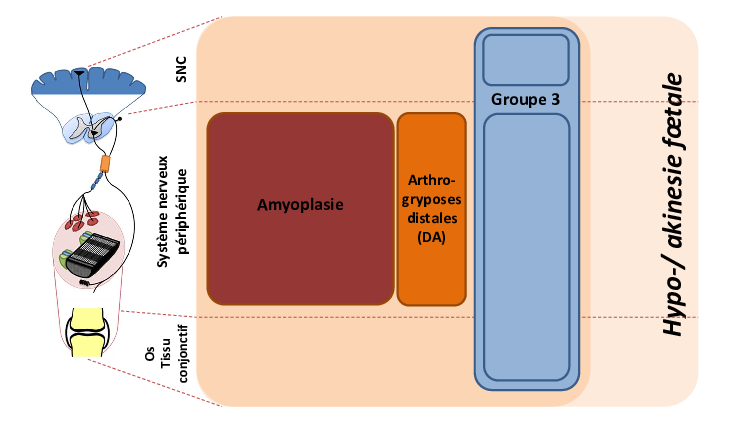
Le schéma ci-dessus donne une représentation imagée de la classification en 3 groupes, la taille des blocs suggère une répartition approximative des cas. Les amyoplasies sont majoritaires. Il n’y a généralement pas d’atteinte au Système Nerveux Central, sauf quelques cas du 3ème groupe.
L’arthrogrypose est-elle héréditaire ?
Certaines arthrogryposes, oui, d’autres non.
Les amyoplasies ne sont pas héréditaires
Malgré de nombreuses tentatives d’étude, on n’a pas pu mettre en évidence un gène. L’observation des arbres généalogiques confirme qu’il n’y a pas de cas multiples au sein de la même fratrie ou au travers des générations. Des cas de jumeaux homozygotes avec un seul atteint d’amyoplasie ont été recensés.
Les autres arthrogryposes peuvent être héréditaires
Un certain nombre de gènes ont été identifiés comme associés à certains types d’arthrogrypose. Cela permet de classifier avec plus d’assurance ces types d’arthrogryposes.
Les autres arthrogryposes n’ont pas de gènes identifiés, faute de population d’étude ou faute de gènes. Dans le cadre général, il est estimé que 80% des maladies rares sont d’origine génétique.
Comment estimer la gravité future d’une arthrogrypose ?

Face à un diagnostic d’Arthrogrypose, les parents se tournent légitimement vers la médecine pour connaître la gravité des conséquences de ce diagnostic et se projeter dans l’avenir.. Malheureusement, la médecine a peu de réponses à cette question :
- D’une part, il n’est pas toujours possible de déterminer le type précis d’arthrogrypose concerné.
- Mais d’autre part, au sein d’un même type d’arthrogrypose bien identifié, les atteintes sont très variables : certains pourront mener une vie normale et autonome, d’autres seront dépendants d’aides techniques ou humaines.
Le centre de référence de Grenoble a étudié les IRM de patients adultes atteints d’amyoplasie pour évaluer leur développement musculaire, mais l’étude n’a pas pu mettre en évidence une corrélation entre leur masse musculaire et leur capacité à marcher effectivement. Certains avec « beaucoup » de muscles étaient en fauteuil, d’autres, avec « peu » de muscles marchaient.
Même dans le cadre de formes héréditaires, il arrive qu’un parent « légèrement » atteint donne une forme « plus lourde », ainsi que le contraire : un parent donnant une forme finalement plus légère.
On peut imaginer que l’hétérogénéité des évolutions peut être due à :
- la qualité de la prise en charge dès la naissance
- la pertinence de la rééducation et des choix chirurgicaux durant l’enfance
- la qualité du suivi médical à l’adolescence et à l’âge adulte
- certainement d’autres causes non identifiées, comme peut-être d’autres gènes aggravant ou minorant.
Par ailleurs, on peut difficilement comparer les situations de personnes nées il y a 60 ans, à une époque où la prise en charge était aléatoire, parfois sans kinésithérapie, souvent avec beaucoup de chirurgie et avec notre époque où la chirurgie est plus modérée et la rééducation fonctionnelle plus généralisée.
Les arthrogryposes ne sont pas des maladies dégénératives. Les capacités qu’un enfant de 8-10 ans aura récupérées par la rééducation sont généralement conservées au long de l’âge adulte. Il faut cependant être vigilant à l’adolescence que la croissance ne génère pas un déséquilibre important. A l’âge adulte, il faut économiser et entretenir sagement les capacités acquises. Les capacités fonctionnelles acquises ou récupérées (mobilité) n’évoluent pas avec l’âge mais peuvent être sources de mauvaises posture et, à la longue, de douleurs.
Pour terminer sur une note optimiste, on peut estimer qu’en naissant en France au XXI e siècle, on a plus de chances de rencontrer des infrastructures médicales et un cadre technique, architectural et administratif plus adapté au handicap qu’au siècle précédent, même si bien des progrès restent à faire…
Quelle est la cause des arthrogryposes ?

Pour les arthrogryposes à gènes identifiés
L’explication mécanique est que un ou deux parents sont porteurs du gène identifié.
Si ce n’est pas le cas, on peut supputer une mutation spontanée au niveau du spermatozoïde ou de l’ovule.
Dans l’imaginaire collectif on s’attend toujours à un bébé parfait et idéal. Dans la pratique, nous sommes probablement tous porteurs de gènes imparfaits, qui heureusement ne se manifestent pas obligatoirement par un dysfonctionnement, mais qui peuvent brutalement se manifester à l’occasion de la conception d’un enfant et provoquer un grave trouble dans le couple.
Pour l’amyoplasie
L’amyoplasie n’a pas de cause héréditaire. Elle n’a pas d’autre cause connue, non plus.
Comme des études montrent que le syndrome d’immobilité fœtale s’installe au cours du premier trimestre de la grossesse, les mères cherchent une cause à l’arthrogrypose de leur enfant. Un appel à témoignage avait permis de recenser diverses causes envisagées par les mères, comme un coup de froid, la manipulation de vernis potentiellement toxiques, trop ou pas assez de liquide amniotique, une maladie quelconque à cette période. Cependant, aucune cause médicale, comportementale ou environnementale n’a pu être confirmée rationnellement.
Les couples confrontés à cette question sont amenés à cheminer pour accepter de ne pas avoir de réponse, si ce n’est que « c’est la faute à pas de chance ».
Pour les autres arthrogryposes
Les travaux génétiques permettent d’espérer des avancées importantes dans l’identification des gènes. Il est très probable que de nouveaux gènes seront identifiés dans les années à venir. Peut-être aussi que des causes environnementales ou virales pourront un jour être mises en lumière par les équipes qui travaillent sur les arthrogryposes.
En attendant, et pour les formes non génétiques, les causes restent inconnues et les familles sont amenées à devoir accepter cette situation. L’association œuvre pour offrir une écoute et encourage à adopter une démarche pratique « comment vivre mieux avec l’arthrogrypose ».
Comment se passe le diagnostic ?
Diagnostiqué à la naissance ou en anténatal, l’annonce du handicap est un choc pour les parents et leur entourage.
Malheureusement, selon l’étude (Filges et al, 2013), jusqu’à 75% des arthrogryposes ne sont pas dépistées avant la naissance. Et lorsqu’elle est diagnostiquée avant la naissance, sa gravité est souvent imprévisible (Exemple de témoignage ).
Avant la naissance
Dans certaines formes d’AMC, des signes peuvent être présents lors des échographies de dépistage. Les points d’appel pouvant faire suspecter une AMC sont ceux en lien avec l’hypokinésie ( c’est-à-dire faiblesse des mouvements) fœtale :
- Diminution des mouvements fœtaux/ hypo- ou akinésie fœtale,
- Malposition d’un ou de plusieurs membres,
- Présence d’un ou de plusieurs ptérygia ou brides cutanées gênant le bon fonctionnement des articulations,
- Insuffisance /absence /excès de liquide amniotique.
Mais le diagnostic d’AMC n’est évoqué en échographie anténatale de dépistage seulement dans moins d’un tiers des grossesses à la 2ème échographie.
Une échographie diagnostique doit être proposée systématiquement pour compléter le bilan d’exploration en cas de découverte d’un signe d’appel échographique.
Après la naissance
La présence de limitations de mouvements à deux niveaux articulaires distincts permet de poser le diagnostic d’AMC. Parfois ces limitations articulaires sont très modérées.
Pourquoi la rééducation précoce est importante ?
Les premiers mois sont une période très favorable
En effet, le développement neuro-musculaire est particulièrement intense, même s’il va en décroissant jusqu’à l’âge de 2 ans. La rééducation pédiatrique précoce peut utiliser les réflexes innés du bébé pour l’inciter à bouger activement. L’usage d’attelles souples et progressives permet d’inciter les déformations à se redresser.
use-it or loose-it
Cette phrase lapidaire de Judith Hall, spécialiste canadienne anglophone de l’arthrogrypose signifie que les ressources musculaires inutilisées et les fonctions associées vont disparaître si elles restent inutilisées.
Par exemple, le bébé naît sans réel biceps fonctionnel à cause de l’arthrogrypose. Il ne peut donc pas plier son bras. Le triceps (muscle opposé au biceps) existe et a tendu le bras, mais ne se développe plus car il n’a plus l’occasion de tendre le bras. Après la naissance, il faut débloquer le coude et favoriser la flexion passive et l’extension active du bras pour garder la capacité de mouvement et l’amplitude articulaire.
La stimulation du mouvement
En réponse à l’immobilité fœtale subie, la rééducation précoce doit stimuler le mouvement actif du bébé et du jeune enfant dans ses premières années. Pour cela, il faut mettre en situation le bébé pour que le peu de mouvements qu’il peut faire soit suivi d’un effet sur son entourage : utiliser des objets très légers et mobiles, disposer ses mains sur des surfaces sans frottements, etc…
La vidéo « Rééducation de l’arthrogrypose » vous donnera des idées de situations stimulantes déclenchant des mouvements.
Une manipulation passive des articulations ne fera du bien qu’à l’articulation et que pendant le temps de l’exercice. Une stimulation active déclenchera une mobilisation de l’articulation, mais aussi un renforcement musculaire, un éveil intellectuel et psychomoteur, et une source de plaisir qui pourra se renouveler à chaque envie de bouger. La stimulation du mouvement doit toujours se terminer par le plaisir d’atteindre son objet et encourager à nouveau le mouvement…
L’arthrogrypose est-elle une maladie ou un handicap ?

L’arthrogrypose peut se voir sous les deux aspects à la fois.
A la naissance, on la voit plus comme une maladie, car en profitant du développement neuro-musculaire fulgurant du bébé, la kinésithérapie et éventuellement la chirurgie permettent de récupérer de manière importante une partie des malformations congénitales.
Après deux ans, le développement neuro-musculaire se ralentit et les gains des traitements sont moins visibles. L’approche se tourne plus vers la compensation du handicap pour maximiser le confort et l’autonomie, par rééducation fonctionnelle, ergothérapie, appareillages.
L’absence de traitement médicamenteux ou chirurgical et l’absence de régression font que l’arthrogrypose devient plus un handicap stable qu’une maladie. On cherche moins à la guérir qu’à simplement vivre au mieux avec.
La notion d’ handicap est elle même relative et dépend de l’environnement : la même personne dans son environnement familier peut être en autonomie, mais dans un environnement étranger et hostile, peut se retrouver en situation d’ handicap.
Certaines personnes ont des atteintes légères, et pour eux, l’arthrogrypose reste une maladie, sans se transformer en handicap. D’autres ont des atteintes plus lourdes et ont obtenu la reconnaissance en affection longue durée (ALD) par la sécurité sociale, ainsi qu’une reconnaissance du handicap via la MDPH (maison départementale des personnes handicapée) ce qui leur permet d’obtenir des droits spécifiques en matière de prise en charge médicale et de compensation du handicap (allocations, prestations, remboursements…)
L’arthrogrypose est-elle une maladie rare ou une maladie orpheline ?

On appelle maladie rare toute maladie qui touche un faible pourcentage de la population.
En France et en Europe, on définit une maladie comme rare quand elle affecte moins d’1 personne sur 2 000.
La prévalence de l’Arthrogrypose est estimée à 1/3000 (voir 1/4000), soit 0.033%, soit 22 333 personnes sur 67 millions de français, soit 250 bébés sur 750 000 naissances par an.
L’Arthrogrypose dans son ensemble est bien une maladie rare.
Pour la forme la plus courante : l’amyoplasie qui correspond à environ 35 à 50% des cas, il faut diviser ces chiffres par deux.
Pour les formes rares qui ne correspondent qu’à 1% ou 0.1% des cas d’arthrogryposes, il faut diviser par 100 ou 1000 ces chiffres. On atteint le rare du rare, ou l’ultra-rare.
Le terme de maladie orpheline est parfois utilisé pour indiquer une maladie que l’on ne sait pas soigner ou prendre en charge. Depuis la création en 2007 du Centre de référence à Grenoble, il existe une équipe médicale qui accumule une expérience sur la prise en charge des arthrogryposes. Même si votre arthrogrypose vous parait ultra-rare, vous pouvez profiter de l’expérience acquise sur les points communs aux autres arthrogryposes plus fréquentes. Sorti de quelques grands CHU, lorsqu’on habite loin de la région Rhône-Alpes, on peut se sentir effectivement orphelin…
Mais ! depuis septembre 2021, le PNDS a été publié et donne un grand espoir d’amélioration des soins (cf question suivante)
Qu’est-ce que le PNDS ?
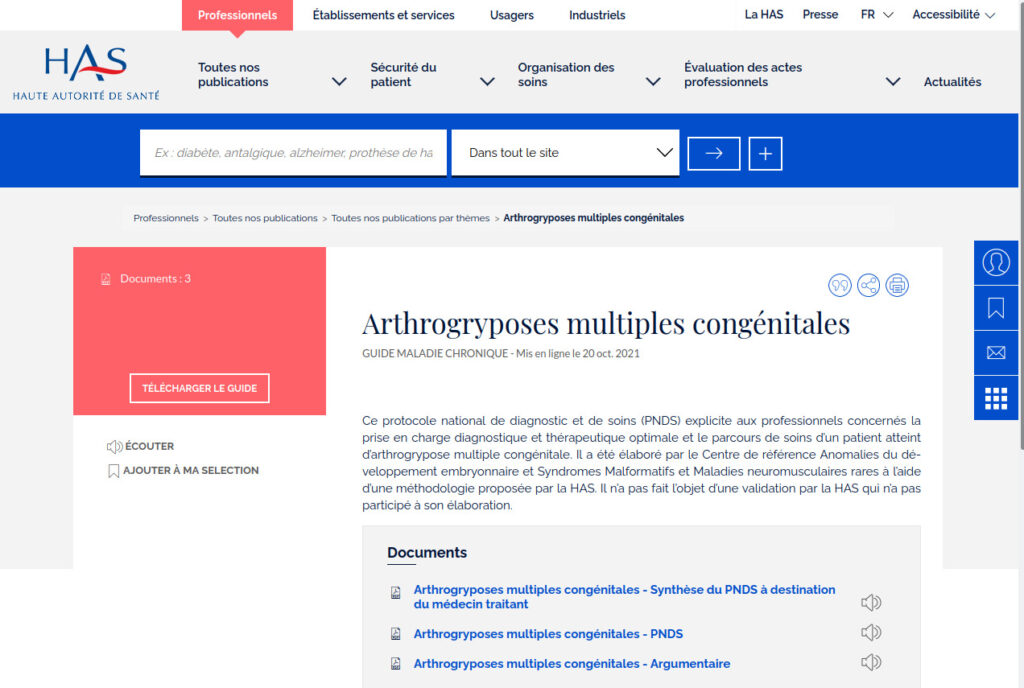
En septembre 2021 a été élaboré sous le pilotage du centre de référence de Grenoble un « protocole national de diagnostic et de soins (PNDS) qui est disponible sur le site de la Haute Autorité de Santé. L’objectif de ce document est d’expliciter aux professionnels concernés la prise en charge diagnostique et thérapeutique optimale actuelle et le parcours de soins d’un patient atteint d’arthrogrypose multiple congénitale. Il a pour but d’optimiser et d’harmoniser la prise en charge et le suivi de la maladie rare sur l’ensemble du territoire. Il permet également d’identifier les spécialités, produits ou prestations nécessaires à la prise en charge des patients mais non habituellement pris en charge ou remboursés.
Ce PNDS peut servir de référence au médecin traitant (médecin désigné par le patient auprès de la Caisse d’assurance maladie) en concertation avec le médecin spécialiste notamment au moment d’établir le protocole de soins conjointement avec le médecin conseil et le patient, dans le cas d’une demande d’exonération du ticket modérateur au titre d’une affection hors liste.
Bien qu’il soit écrit par des professionnels de santé à destination des professionnels de santé, ce PNDS peut également aider les personnes atteintes, les parents d’enfants atteints, ou les aidants à comprendre le handicap. Il donne des indications précieuses sur les différentes modalités de prise en charge tout au long de la vie.
Une copie du document est aussi disponible sur notre site : cf PNDS
Peut-on soigner par la chirurgie ? par les médicaments ?
Chirurgie avec parcimonie
Dans les années 1950, la chirurgie en plein essor a parfois été perçue comme le recours le plus pertinent pour l’arthrogrypose. Grâce à de multiples opérations, on espérait corriger les malformations constatées. Certaines personnes ont subi un grand nombre d’opérations, avec des gains pas toujours mesurables. Les séquelles d’opérations chirurgicales pourraient être cause de douleurs lors du vieillissement.
Depuis les années 2000, la tendance est de privilégier la médecine de rééducation avec l’objectif principal d’obtenir la meilleure fonction possible : obtenir un pied qui marche, tant pis s’il est de travers : on ne prend pas le risque de le remettre droit ; ou obtenir une main qui permet d’accéder à la bouche, tant pis si elle est de travers ou que le poignet est figé en flexion. Si on décide de remettre le poignet dans l’alignement, on peut anéantir la fonction car ensuite la main n’accède plus à la bouche. Réduire la malformation peut parfois nuire à la fonction.
Dans cette démarche fonctionnelle, on fait appel au chirurgien pour des opérations ponctuelles lorsqu’elles permettent de débloquer un acte que la médecine de rééducation seule n’arrive pas à obtenir ou qu’elle permet d’améliorer effectivement la fonction.
Exemples d’opérations tentées en vue d’obtenir un gain fonctionnel :
- opération de pieds bots équins pour permettre la marche
- opération du coude pour libérer une articulation enraidie (arthrolyse)
- opération des genoux pour permettre la marche (arthrodèse en extension)
- opération des brides cutanées qui limitent parfois l’amplitude des mouvements (doigts)
- opération des orteils pour limiter les déformations qui peuvent être douloureuses dans les chaussures
- Maya ?
La transplantation de muscles dorsaux vers le biceps est une opération qui permet de plier activement son bras. Elle n’est pas un franc succès à tous les coups : le muscle transplanté peut perdre de l’efficacité dans le transfert, et son retrait du dos provoque la perte de certains mouvements. Le calcul du bénéfice risque est difficile à anticiper avec certitude.
Une transplantation de muscle, si elle apparaît opportune pour obtenir un gain fonctionnel, doit être réalisée dans le jeune âge (avant 2-3 ans) pour que le cerveau intègre cette nouvelle « destination du muscle » ( cf PNDS : 4.4.1.2.2 Chirurgie page 41)
Extraits du PNDS concernant la chirurgie
PNDS : 4.4.1.2.2 Chirurgie page 41
a. Membres supérieurs
La chirurgie a une place limitée.
• La première possibilité chirurgicale à discuter est la libération postérieure du coude, pour améliorer la flexion. Elle sera réalisée précocement avant l’âge de 2 ans. La chirurgie de transfert d’un muscle pour ranimer une flexion active du coude est délicate : elle doit prendre en considération la qualité des muscles existants, et tenir compte des évolutions à long terme sur le fonctionnement de l’ensemble des organes touchés par l’opération. Les résultats sont aléatoires. Un dialogue poussé entre l’équipe soignante et les parents est impérative avant la prise de décision.
• Il est difficile d’émettre des recommandations du fait du faible recul, des types d’interventions multiples, et des constellations individuelles morphologiques.
b. Membres inférieurs
La chirurgie des pieds sera fréquente afin de corriger les récidives de pied varus-équin ou pour correction d’un pied convexe
Les genoux, sont à mobiliser pour obtenir le maximum d’extension pour la déambulation et de flexion pour une station assise confortable. Le gain des manipulations doit être maintenu par des attelles de posture.
Les hanches sont régulièrement luxées. Le résultat des opérations réalisées sur les luxations bilatérales montre qu’il est prudent de ne pas opérer. La rééducation et mobilisation en kinésithérapie sera entreprise pour maintenir ou améliorer leur amplitude. En cas de luxation unilatérale, la réduction chirurgicale de la hanche luxée doit s’envisager dès l’âge de 9 mois. La rééducation doit insister sur la flexion-extension dans le but de permettre les stations assise et debout.
Pas de médicaments spécifiques
Hélas, il n’y a probablement pas de pilule magique pour rattraper le développement qui ne s’est pas fait.
De plus, nous sommes probablement trop peu nombreux et trop hétérogènes dans nos formes pour constituer une base d’études statistiquement significative pour la recherche pharmaceutique.
Comment attester que l’arthrogrypose n’évolue pas ?
Reprise d’un article de notre gazette n°4 en 2011 :
Association Alliance Arthrogrypose : Les malades atteints d’Arthrogrypose ont parfois des difficultés à attester que l’arthrogrypose n’est pas une maladie évolutive. Cela concerne par exemple ceux qui veulent passer un permis de conduire à validité définitive, ou ceux qui doivent contracter une assurance dans le cadre d’un emprunt bancaire. Les médecins des administrations ou des assurances ne peuvent pas connaitre toutes les maladies rares, et l’arthrogrypose dans notre cas. Que peut-on leur dire pour montrer l’absence d’évolution dans l’arthrogrypose ?
Pr Pierre-Simon Jouk : Ceci est effectivement médicalement bien établi et figure d’ailleurs dans la définition de l’arthrogrypose telle qu’elle figure dans le livre de référence de Staheli et Hall (Arthrogryposis: A Text Atlas – Cambridge University Press, 1998) que je reproduis traduit ci-dessous :
L’arthrogrypose, ou arthrogrypose multiple congénitale (AMC), est un terme général utilisé pour décrire la présence de contractures congénitales. Le mot « arthrogrypose » se définit comme tel : arthro signifie articulation et gryp signifie incurvé, signifiant littéralement articulation incurvée (impliquant qu’elle est fixée ou bloquée dans une position anormale). De ce fait, l’arthrogrypose multiple congénitale signifie que les articulations sont fixées au niveau de plusieurs articulations (multiple), et ceci dès la naissance (congénitale).
Une contracture est une limitation du mouvement au niveau d’une articulation précise, en d’autres termes, une articulation qui n’a pas une pleine amplitude du mouvement. Les contractures, dans la majorité des cas d’arthrogrypose, sont habituellement non évolutives et impliquent au moins deux régions articulaires. Le mot congénital signifie simplement que les contractures sont présentes dès la naissance, donc le fait qu’elles se sont produites avant la naissance. Pour ce livre, l’arthrogrypose est donc définie comme une limitation du mouvement, congénitale et non évolutive, s’étant produit au niveau d’au moins deux articulations différentes. Il arrive parfois que les limitations soient évolutives
Les formes évolutives existent mais sont des exceptions à la règle. Il apparait donc logique que l’administration statue sur la règle et non pas sur les exceptions, d’autant que les patients qui ont malheureusement une des rares forme évolutive le sont précocement avant l’âge de la conduite et ne pourrons pas accéder à cet apprentissage.
Nous espérons que cette réponse conviendra aux demandes. Si insuffisant, le centre de référence peut produire un certificat médical pour les personnes qu’il a vues en consultation.
Pr Pierre-Simon JOUK
CHU Grenoble
Centre de Référence Arthrogrypose
Labellisé maladies rares.
Pourquoi prendre de la vitamine D ?
Dans le cadre de la lutte contre l’ostéoporose, la vitamine D est nécessaire à la consolidation des os. La population générale en France (et dans les pays occidentalisés) est généralement sous-dosée en vitamine D, dû à une mauvaise alimentation et un faible ensoleillement. A ce titre, c’est déjà une bonne raison de prendre de la vitamine D.
Une autre cause d’ostéoporose est le manque de mouvement et de travail de l’os. Les astronautes qui passent des mois en apesanteur souffrent à leur retour sur terre d’ostéoporose due à l’absence de sollicitation de leurs os. Certaines personnes arthrogryposes sautent et bougent comme les personnes normales, mais certaines arthrogryposes bougent peu, car elles ont une mobilité réduite ou vivent en fauteuil. C’est donc un facteur de risque supplémentaire pour eux, et une raison de plus de se sur-alimenter en vitamine D.
Que pensez-vous des cures thermales pour l’Arthrogrypose ?

Certains membres de l’association ont expérimenté des cures thermales avec satisfaction, retirant comme bénéfice de se sentir un peu plus souple et gagner en amplitude articulaire les mois qui suivent la cure. Les cures thermales peuvent être une bonne solution pour certains malades.
La procédure à suivre est la même que pour tout le monde :
- faire une demande au préalable auprès de votre médecin traitant. Dans le cas de maladies neuromusculaires , telle l’arthrogrypose, demander la double orientation avec en premier la neurologie et en second la rhumatologie
- faire une pré-inscription aux thermes ( la cure dure 18 jours ) en choisissant le mois que vous souhaitez. Les thermes vous enverront ensuite un courrier avec les démarches à suivre
Cependant, si vous avez des difficultés de mobilité, il faut vérifier que les lieux sont adaptés à votre degré d’handicap et que le règlement vous permet d’être accompagnée lors des soins.
Nous avons un bon retour d’expérience sur la chaîne thermale du soleil : Lamalou Les Bains qui a la double spécificité : neurologique + rhumatologie : www.chainethermale.fr/lamalou-les-bains
Les thermes de Lamalou-les-bains (Hérault) mettent l’accent sur l’accessibilité et le bien être des personnes en situation de handicap. Le lieu est parfaitement adapté pour les personnes à mobilités réduites avec siège hydraulique pour accès aux piscines et baignoires. Il semble que c’est le seul centre en métropole, avec ces deux orientations et particulièrement bien adapté PMR. Les agents thermaux sont vraiment bienveillants, les enfants en soins, peuvent être accompagnés sur les parcours.
Les thermes de Néris-les-bains (Allier), www.thermes-neris.com, ont aussi la double orientation neurologie et rhumatologie, mais ils ne sont pas accessibles pour les personnes lourdement handicapées.
Si vous avez expérimenté une cure thermale pour l’Arthrogrypose, à Lamalou, à Néris ou ailleurs, n’hésitez pas à communiquer votre retour d’expérience à notre association.
Que peut-on espérer de la Recherche ?
Identifier des gènes d’arthrogrypose
De nombreuses formes d’arthrogryposes n’ont pas encore de gène identifié.
Pour les formes génétiques d’arthrogryposes, l’identification de gènes permet d’accélérer le diagnostic, pré-natal et post-natal, et d’accéder à une procréation médicalement assistée.
Une piste actuelle est de monter un projet de recherche au niveau européen, en vue de fédérer les informations éparses dans différents pays, et élargir ainsi les bases d’études de la maladie.
Thérapie génique
Les thérapies géniques essaient de corriger le manque ou l’excès de protéines en corrigeant un ou des gènes défectueux. Si ces thérapies sont un espoir pour les maladies se déclarant à l’âge enfant ou adulte, il est à craindre que dans le cas de maladies congénitales (acquises avant même la naissance) il ne soit pas possible de rectifier les dysfonctionnements qui ont eu lieu dès le développement anténatal du bébé.
Les thérapies géniques sont particulièrement financées par le Téléthon dans le domaine de la reconstruction des muscles. Lorsque ces thérapies auront mûri, elles pourraient être un espoir, non pas pour remodeler les articulations mal-formées, mais peut-être reconstruire des cellules musculaires pour donner plus de force aux muscles arthrogryposes affaiblis. Ce n’est malheureusement qu’un espoir à un horizon indéfini…
Vivre avec… en société… ( travail, maternité, fatigue )
L’arthrogrypose permet-elle une vie professionnelle et sociale ?
Concernant la vie sociale, les profils des personnes atteintes d’Arthrogryppose sont aussi divers que les habitants d’une population ordinaire. Il est donc difficile de dire si une personne atteinte d’Arthrogrypose a une vie sociale épanouie ou non. En tout cas, les atteintes physiques dues à l’arthrogrypose n’empêchent aucunement une vie sociale riche en rencontres, sorties, activités, etc. pour certains et certaines le permis de conduire sera possible, pour d’autres non. Comme pour toute personne, la vie sociale est en grande partie liée au parcours scolaire et professionnel en milieu ordinaire, ou non.

En 2012, nous avions mené une enquête auprès de nos adhérents et nous avions reçu 36 réponses. Voici les réponses très variées à la question Travaillez-vous ? Quelle est votre profession ?
- Non licencié 2 fois pour inaptitude
- Non mais je cherche à faire du bénévolat
- Employée de bureau.
- Enseignant (formateur en lettres-histoire dans un Centre de Formation d’apprentis)
- J’ai été standardiste – réceptionniste,jusqu’à l’âge de la retraite, en Lorraine
- Secrétaire Médicale
- Je suis un fonctionnaire
- Pour l’instant je suis à la recherche d’un emploi, mais j’ai travaillé 5 ans en clinique privée, où j’étais hôtesse d’accueil et standardiste
- Étudiant en première année de BTS SIO ( informatique et gestion)
- Employée de commerce
- Psychologue clinicienne
- Comptable CPAM
- Non
- Ingénieur chef de projet au siège Suisse d’une multinationale et conseillère municipale de ma commune
- Médecin généraliste
- Assistante commerciale et de formation
- Assistante formation
- Pas de profession mais études d’informaticien
- Documentaliste d’entreprise
- Agriculteur
- Je suis fonctionnaire. Agent d’accueil dans une MJC.
- Non je suis actuellement étudiante.
- Je suis enseignante en collège (Anglais)
- Étudiante en ressources humaines (niveau bac + 3)
- Étudiant
- Médiatrice-coordinatrice en école de musique, et musicienne pianiste
- Pharmacienne de formation. Je travaille actuellement comme responsable d’un foyer de l’Arche qui accueille 8 personnes adultes avec un handicap mental.
- Non je suis reconnue inapte au travail
- Je suis apprentie en BAC+4 Comptabilité
- Infographiste
- Avocat
- Adjoint administratif dans une mairie
- Enseignant
- Aucune
- Je suis secrétaire depuis 8 ans.
- Je suis salarié de la banque postale
On peut être député et même ministre éphémère, avec de l’arthrogrypose comme Damien Abbad
On peut aussi être peintre comme Serge Maudet
Voici quelques témoignages sur la vie professionnelle.
Conseil : Dans l’organisation du cursus médical, il est important de chercher à perturber le moins possible le cursus scolaire/étudiant afin de ne pas hypothéquer la future vie professionnelle.
Une femme arthrogrypose peut-elle porter un enfant ?
Devenir parent est également source de questionnement. Dans le cas de l’Arthrogrypose suivant la forme dont nous sommes atteints il peut y avoir ou non risque d’hérédité génétique sur le bébé à venir… Un test génétique (simple prise de sang) est tout à fait réalisable. Il peut se faire en lien avec le Centre de Référence des Arthrogrypose du CHU de Grenoble (lien vers l’onglet centre de référence) dans un hôpital spécialisé le plus proche de chez vous. Le mieux est de prendre contact avec le centre de référence de Grenoble. Suivant ce test génétique vous connaîtrez les risques d’hérédité de l’Arthrogrypose.
L’analyse de ces prélèvements peut demander plusieurs mois. Il est donc préférable de s’y prendre à l’avance pour obtenir une réponse en temps et en heure si on veut une réponse avant la grossesse. La forme Amyoplasique n’est pas héréditaire alors que la forme Distale et certaines autres formes peuvent l’être…
Pour les femmes désirant une grossesse, il est préférable également de prendre contact avec un service de maternité adapté apte à recevoir des personnes handicapées. Un bilan médical pluridisciplinaire vous permettra de savoir si une grossesse est possible pour vous : solidité des os, capacité respiratoire, abords veineux…
Vous recevrez certainement des refus de certaines maternités qui ne veulent courir aucun risque. Il vaut mieux ne pas se décourager avant d’avoir eu plusieurs avis. Il ne faut pas hésiter à contacter le centre de référence Arthrogrypose de Grenoble pour avoir leur avis et être guidés dans ces démarches même si vous résidez dans une autre région.
Retrouvez le témoignage d’une mère :
Après la naissance du bébé, il vous faudra trouver les aides matérielles utiles pour vous. Pour ceux et celles qui ont la chance d’être bricoleur/bricoleuse, vous pourrez réfléchir à la table à langer, au lit à barreau, etc… qui vous seraient pratiques. Astuces, bricolages, bidouillages, sont au rendez-vous ! Mais, cela en vaut le coup !
L’association alliance Arthrogrypose est là aussi pour vous aider dans la parentalité. N’hésitez pas à nous contacter. Il existe au sein de l’association des mamans atteintes qui sont prêtes à vous apporter leur aide et témoignage. Pour les papas aussi l’association est là !
L’arthrogrypose diminue-t-elle l’espérance de vie ?

Non, l’Arthrogrypose simple ne diminue pas l’espérance de vie. Nous n’avons pas de données statistiques et médicales pour répondre à cette question de façon certaine mais la fréquentation au sein de l’association des personnes atteintes fait penser plutôt non. En effet, à la différence d’autres maladies rares, l’arthrogrypose n’est ni évolutive ni dégénérative, ce qui est médicalement établi.
Alors, pourquoi Wikipedia indique des risques de 43 à 65% la première année ?
L’étude citée dans Wikipedia (Alberta sur la période 1997-2007) classe les personnes atteintes d’arthrogrypose en 3 groupes (attention : cette classification ne correspond pas à la classification moderne en 3 groupes des arthrogryposes : amyoplasies, distales, autres ) :
- groupe 1 : membres seulement;
- groupe 2 : membres + anomalies du système nerveux mais pas du système nerveux central
- groupe 3 : membres + létalité + anomalies du système nerveux central.
C’est pour ce deuxième et troisième groupe que l’étude publie un risque de 43% et 65% la première année. Elle ne publie pas dans son résumé accessible gratuitement les volumes de chaque groupe, ni le risque pour le premier groupe (qui doit être proche de la population générale). Cette même démarche appliquée à la question : « l’acné réduit-elle l’espérance de vie ? » rapporterait probablement les mêmes risques pour les groupes 2 et 3 qui auraient des malformations du système nerveux en plus de leur acné…
Logiquement, leur groupe 1 contient les amyoplasies, les distales et une partie des « autres ».
Vu la grande diversité des arthrogryposes « autres », c’est cette catégorie qui nourrit en partie les groupes 2 et 3.
L’arthrogrypose fatigue-t-elle ? fait-elle souffrir ?

Au début de l’association, nous répondions : Non, pas particulièrement. Avec les années de recul, nous complétons cette réponse :
Assurément, l’Arthrogrypose peut être une source de douleurs psychologiques, pour les patients et leur entourage, si elle n’est pas traitée. Mais on en parle dans la page : Vie de famille
L’Arthrogrypose est une source de douleurs par les traitements médicaux que l’on impose pour soigner au mieux.
Longtemps, la douleur n’était pas prise en compte en médecine, et l’on considérait que la répétition des douleurs endurcissait le patient et qu’il résistait mieux aux douleurs ensuite.
Les études plus récentes montrent au contraire que plus une personne est confrontée à la douleur, plus elle y devient sensible. Ceci a notamment été révélé par le suivi des bébés prématurés.
Il est donc très important d’atténuer les douleurs issues des traitements (opérations, kiné, attelles, prises de sang…) et supprimer toutes celles qui peuvent l’être. Par exemple, la kiné infantile doit être basée sur une participation active de l’enfant à un jeu, et non à des mobilisations passives.
Dans les arthrogryposes du 3ème groupe, certaines sont associées à d’autres malformations complémentaires (viscères) sources de douleurs difficiles à apaiser.
Avec le vieillissement et l’absence de suivi médical à l’âge adulte, certaines malformations comme les scolioses peuvent dégénérer et devenir sources de douleurs. De même, certaines formes du 2ème ou 3ème groupe développent une sur-contraction musculaire, générant à la longue des douleurs.
Certaines personnes arthrogryposes sur-sollicitent très fortement certaines articulations, par ailleurs malformées (peu de surface de contact pour les cartilages) et génèrent une usure anticipée des cartilages et l’apparition de douleurs de type arthrose.
L’arthrogrypose fatigue
C’est un aspect que l’on sous-estime généralement, tant à l’enfance qu’à l’âge adulte, par volonté de « faire comme les autres ». La personne arthrogrypose n’a pas plus d’énergie qu’une personne normale, mais elle en dépense plus pour faire des mouvements de compensation de son handicap. Résultat, elle se fatigue plus vite. Il est important de prendre conscience de cette limitation et d’optimiser son capital énergie ; la mise en place d’aides techniques ou humaines évitent de gaspiller son énergie en gestes de compensation, et permettent de garder son énergie pour les actes non substituables.
Par exemple, bien que l’on marche, il est souvent judicieux d’accepter de se déplacer en fauteuil roulant sur certains trajets fatigants ou dans son intérieur, en vue d’éviter la fatigue et garder son énergie pour d’autres activités. On peut analyser l’organisation de ses rangements et mettre en position basse facilement accessible tous les objets d’usage courant, et laisser les objets d’usage rare en hauteur.
Nous avons coutume de dire que les personnes arthrogrypose vieillissent plus vite, et connaissent les douleurs de la vieillesse avec 5, 10 ou 15 ans d’avance. Difficile de dire si c’est une fatalité, un manque d’activité physique ou une conséquence d’absence de suivi médical à l’âge adulte. Quoi qu’il en soit, la meilleure prévention du vieillissement et de ses douleurs reste le maintien d’une activité physique tout au long de la vie, comme pour tout un chacun.

Commentaires récents